Implantes dentales: complicaciones a largo plazo y cómo prevenirlas
✍️ Artículo redactado por el equipo médico de clínica M&M
🕜 Tiempo de lectura: 10 minutos
Los implantes dentales son una solución segura y efectiva para la pérdida de dientes. Aunque su tasa de éxito supera el 95%, pueden surgir complicaciones a largo plazo que afectan la salud bucal y la estabilidad del implante. Para nosotros es fundamental que entiendas estas complicaciones, así como las medidas preventivas que se puedes adoptar. Con la información adecuada y profesionales especializados en implantes dentales es posible minimizar los riesgos asociados y mantener la salud dental a largo plazo.
Entendiendo el procedimiento
La comprensión del procedimiento de los implantes dentales es fundamental para apreciar su efectividad y los cuidados necesarios a lo largo del tiempo. A continuación, detallamos los aspectos clave sobre los implantes:
¿Qué es un implante dental?
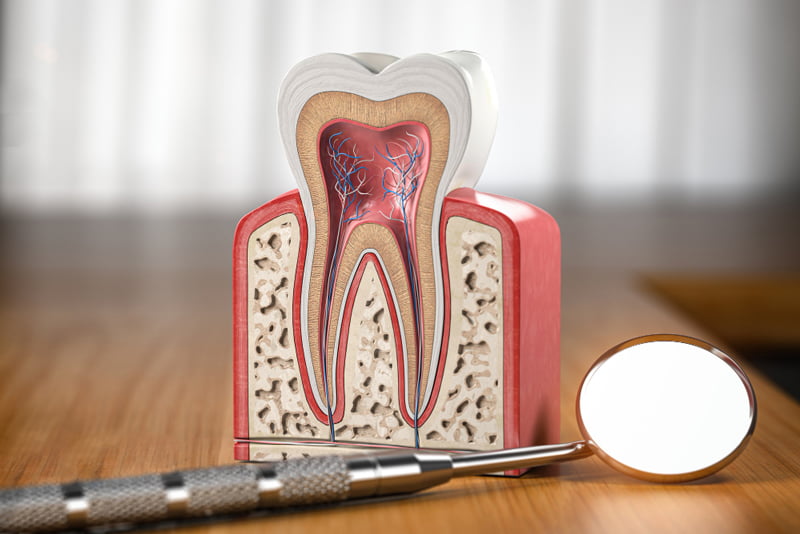
Un implante dental es un dispositivo diseñado para sustituir la raíz de un diente perdido. Se inserta quirúrgicamente en el hueso maxilar, creando una base firme para la colocación de coronas, puentes o prótesis. Su diseño se asemeja a un tornillo y proporciona estabilidad y funcionalidad a largo plazo.
Materiales usados en implantes
Los implantes dentales se fabrican principalmente con materiales biocompatibles que minimizan el riesgo de rechazo y garantizan una integración óptima con el hueso. El material más común es:
- Titanio: Reconocido por su alta resistencia y baja reactividad, lo que lo convierte en el material de elección para la mayoría de los implantes dentales.
Proceso de osteointegración
La osteointegración es el proceso crítico mediante el cual el implante se fusiona con el hueso circundante. Este proceso suele durar entre 3 a 6 meses y es esencial para el éxito del implante. Durante esta etapa, varios factores pueden influir en la integración, entre ellos:
- Higiene Oral: Mantener una correcta higiene bucal es vital para evitar infecciones que puedan comprometer la osteointegración.
- Salud General: Condiciones como la diabetes o enfermedades autoinmunitarias pueden afectar la capacidad del cuerpo para sanar y fusionar el implante adecuadamente.
- Hábitos Personales: El tabaquismo, por ejemplo, está asociado con tasas más altas de complicaciones y puede retrasar la cicatrización.
El éxito del procedimiento depende en gran medida de la correcta integración del implante. Con una osteointegración exitosa, se garantiza una base sólida para las restauraciones dentales que se colocarán posteriormente.
¿Buscas especialistas en implantes dentales? En M&M podemos ayudarte. ¡Conoce la técnica Same Day® y cómo podemos colocar tus dientes permanente en tan sólo 24 horas!
Posibles complicaciones inmediatas
Tras la colocación de un implante dental, se pueden presentar diferentes complicaciones que deben ser atendidas de inmediato. Estas complicaciones, aunque generalmente son leves, requieren de un seguimiento adecuado para evitar problemas adicionales en el futuro.
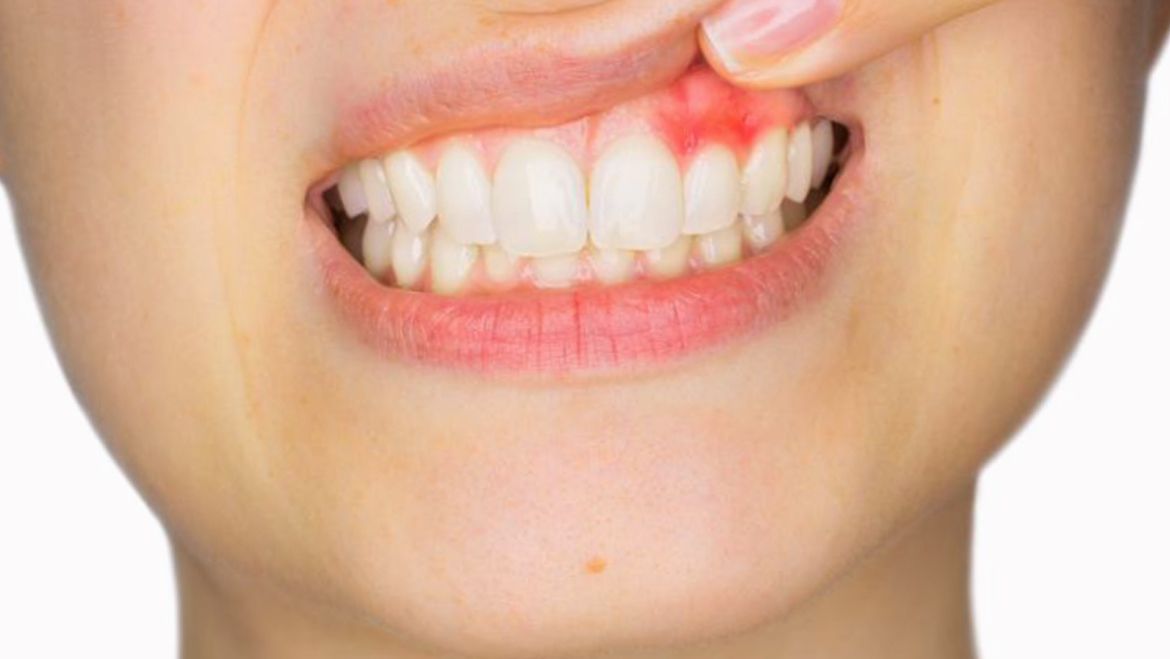
Dolor e inflamación
El dolor y la inflamación son efectos naturales tras la cirugía de implante dental. Es común que el paciente sienta un grado moderado de molestia en la zona intervenida. Este dolor tiende a ser temporal y se puede controlar con medicamentos antiinflamatorios y analgésicos recomendados por el dentista.
La inflamación puede durar varios días y es parte del proceso de curación. Sin embargo, si la inflamación persiste o se intensifica, se debe consultar con el profesional odontológico para descartar infección en los implantes dentales o complicaciones serias.
Hematomas y sangrado
La aparición de hematomas en la encía es otro de los efectos secundarios comunes tras la colocación del implante. Estos hematomas son generalmente inofensivos y tienden a resolverse sin necesidad de intervención. Sin embargo, es esencial observar el área afectada.
Un ligero sangrado puede ser normal en los días posteriores a la cirugía. No obstante, si el sangrado es excesivo o no se detiene con la presión adecuada, se debe buscar atención odontológica inmediata.
Lesiones y sangrado
Las lesiones nerviosas son complicaciones raras, pero pueden ocurrir si el implante es colocado demasiado cerca de un nervio. Esto puede provocar dolor, entumecimiento o sensación de hormigueo en la zona afectada. Dependiendo de la magnitud del daño, estas lesiones pueden ser temporales o permanentes.
La detección temprana es vital para abordar cualquier afectación nerviosa y minimizar el impacto en la calidad de vida del paciente. En muchos casos, el odontólogo evaluará cómo proceder para determinar las mejores acciones a seguir.

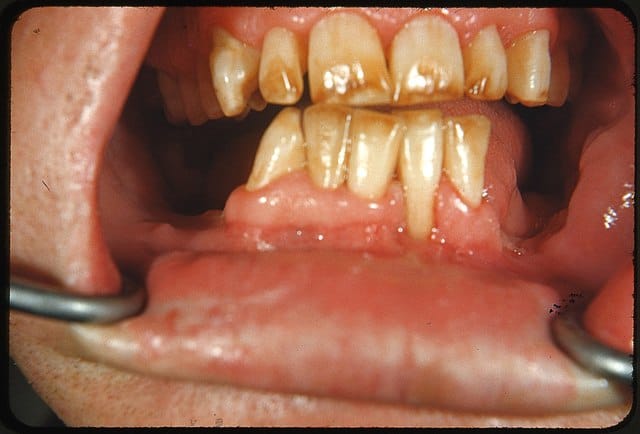
Complicaciones a largo plazo
El uso de implantes dentales puede acarrear complicaciones que surgen después de la fase inicial de cicatrización. Conocer estas situaciones es vital para mantener la salud bucal a largo plazo.
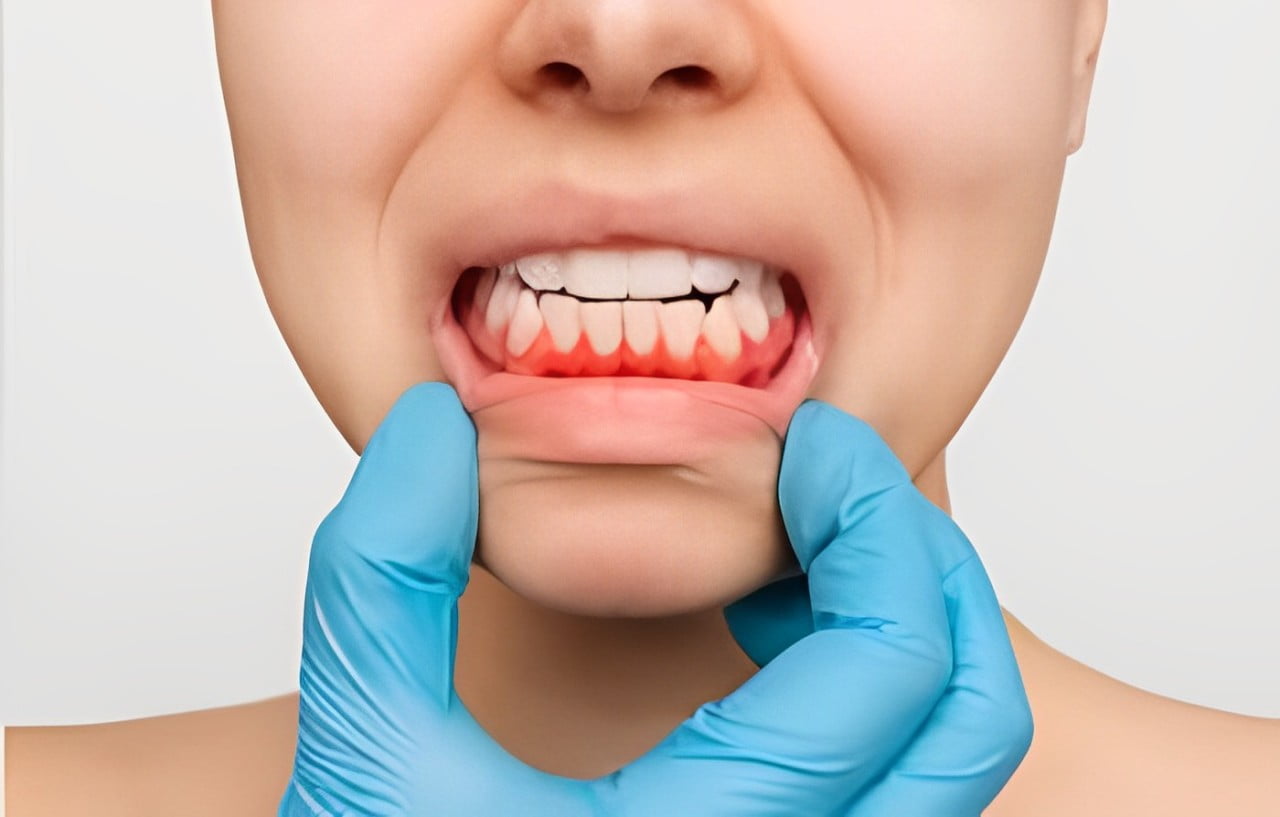
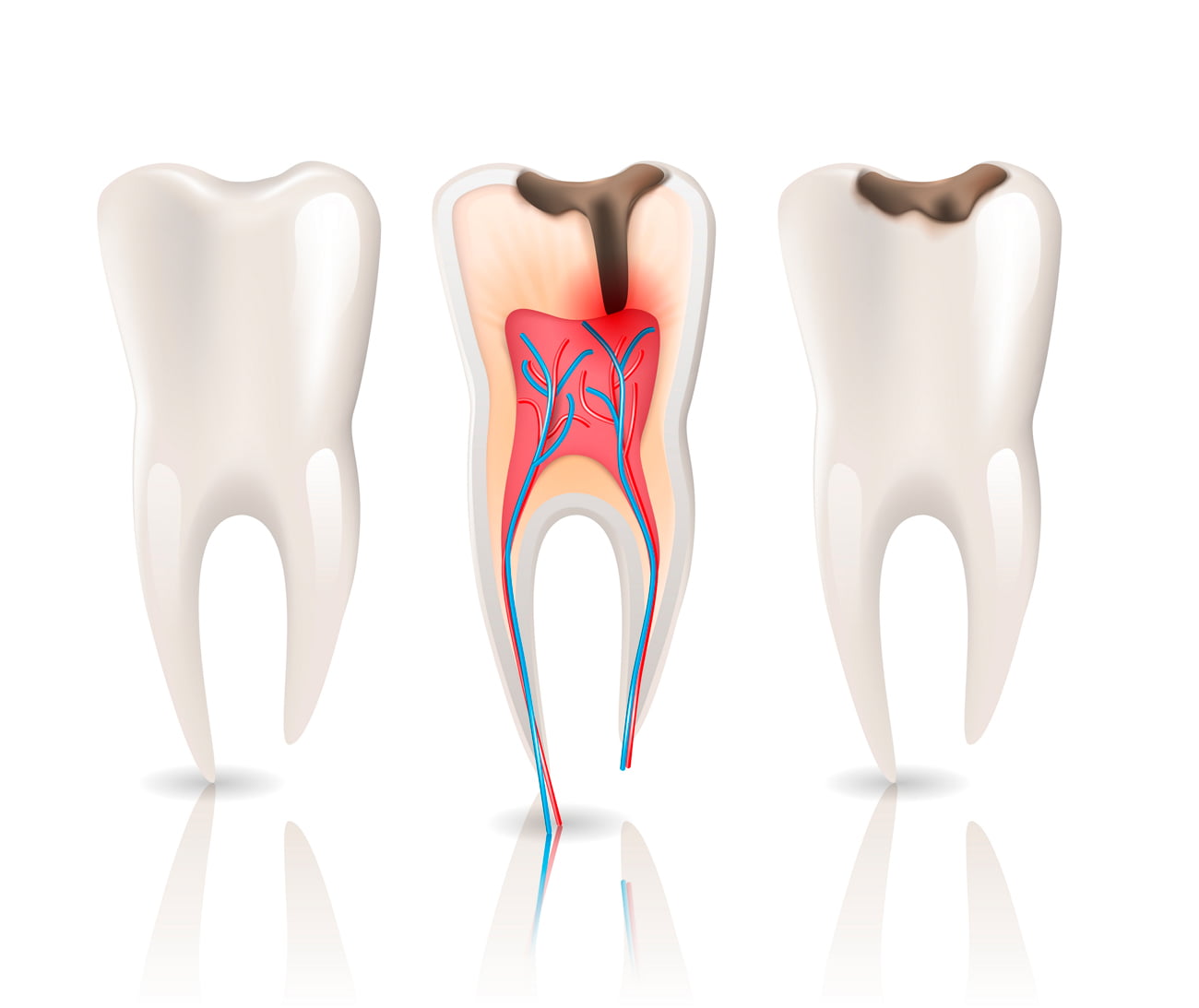
Periimplantitis
La periimplantitis es una de las complicaciones más graves que pueden presentarse. Se trata de una infección que afecta los tejidos que rodean el implante dental, lo que puede resultar en la pérdida del mismo si no se trata adecuadamente.
Síntomas de la periimplantitis:
- Sangrado al cepillarse o durante las revisiones al dentista.
- Movilidad del implante.
- Dolor o inflamación en la zona del implante.
- Olor desagradable o mal aliento persistente.
Tratamiento y prevención
El tratamiento de la periimplantitis puede incluir limpieza profunda, uso de antibióticos o incluso cirugía para regenerar el hueso. La prevención se basa en una higiene oral rigurosa y revisiones regulares con el dentista.
Pérdida Ósea
Con el tiempo, puede ocurrir la reabsorción del hueso que rodea el implante, lo que compromete su estabilidad. Esto puede ser consecuencia de varios factores que deben ser considerados.
Causas de la pérdida ósea:
- Estrés mecánico debido a la sobrecarga oclusal.
- Enfermedades periodontales subyacentes.
- Higiene oral inadecuada que favorece infecciones.
Factores de riesgo y prevención
La prevención es clave para minimizar las complicaciones asociadas con los implantes dentales. Identificar los factores de riesgo permite a los pacientes y profesionales tomar las medidas adecuadas para asegurar el éxito del tratamiento.
Importancia de la higiene bucal
Una higiene bucal adecuada es fundamental para prevenir infecciones y complicaciones a largo plazo. Mantener una rutina de limpieza efectiva ayuda a eliminar la placa y los restos de comida, evitando la acumulación de bacterias que pueden conducir a la periimplantitis y otras infecciones.
Consecuencias de fumar
Fumar tiene un efecto negativo significativo en el proceso de cicatrización y puede comprometer el éxito del implante. El tabaco altera la circulación sanguínea en las encías, aumentando el riesgo de infecciones y complicaciones. Se recomienda a los pacientes que eviten fumar al menos dos meses antes y tres meses después de la cirugía para optimizar la recuperación.
Escoge especialistas en implantología
El éxito del tratamiento depende en gran medida del odontólogo. Si estás buscando especialistas en implantes dentales en Valladolid en Clínica Dental M&M podemos ayudarte. Nuestro equipo está liderado por el Dr. David Morales schwarz, prestigioso y reconocido especialista en implantes a nivel nacional y premio a médico del año por La Razón.
También te animamos a pedir referencias o leer reseñas de otros pacientes.

Experiencia y beneficios de los implantes dentales
La colocación de implantes dentales representa una de las soluciones más avanzadas y efectivas para recuperar la función y la estética dental. Su aceptación y satisfacción entre los pacientes han aumentado de manera significativa.
Los implantes dentales ofrecen una alternativa que supera a otros métodos de reemplazo, como prótesis removibles o puentes fijos. Entre sus ventajas se encuentran:
- Funcionalidad similar a los dientes naturales.
- Evitan la pérdida ósea a largo plazo.
- No requieren el tallado de dientes adyacentes.
Tasa de éxito a largo plazo
La evidencia muestra que los implantes dentales tienen una tasa de éxito superior al 95% en periodos prolongados. Esta alta tasa se debe a factores como:
- La correcta integración con el hueso (osteointegración).
- Los avances en tecnología y técnicas quirúrgicas.
- El adecuado seguimiento en la higiene bucal post-operatoria.
Ventajas estéticas y funcionales
La estética es uno de los principales beneficios que buscan quienes se someten a este tratamiento. Los implantes permiten restaurar la sonrisa de manera natural y atractiva. Otras ventajas incluyen:
- Restauración de la función masticatoria completa.
- Conservación de la estructura facial..Comodidad similar a la de los dientes propios, evitando incomodidades de las prótesis removibles.
Durabilidad y estabilidad
Los implantes dentales son conocidos por su larga vida útil. Estos dispositivos, correctamente cuidados, pueden durar varias décadas, lo que los convierte en una opción económicamente beneficiosa a largo plazo. La materialización de titanio o zirconio asegura que sean altamente resistentes a factores externos, permitiendo al paciente disfrutar de una solución duradera.
También te animamos a pedir referencias o leer reseñas de otros pacientes.
Artículos relacionados que pueden interesarte
Como son los implantes dentales sin tornillos: ventajas e indicaciones
¿Cómo son los implantes dentales sin tornillos? 29 de julio...
Innovación en implantes dentales: ¿es posible evitar el granallado sin perder eficacia?
Innovación en implantes dentales: ¿es posible evitar el granallado sin...
Un estudio a 10 años cuestiona la distancia mínima entre...